西京医院多学科协作破解复发肿瘤治疗困局
辗转多家医院,历经9次手术,但肿瘤总是在切除不久后重新生长。冬夜里的静谧被救护车急促的鸣笛声刺破,刘先生被紧急送至西京医院急诊抢救室。“左腋下渗血严重,初步考虑是纤维肉瘤再次破裂。血红蛋白58g/L,伴有失血性休克,迅速给予高级生命支持组织多学科会诊”……紧张的氛围似乎将空气凝固,在医护人员的共同努力下,一场多学科协作的“生命保卫战”正式打响。
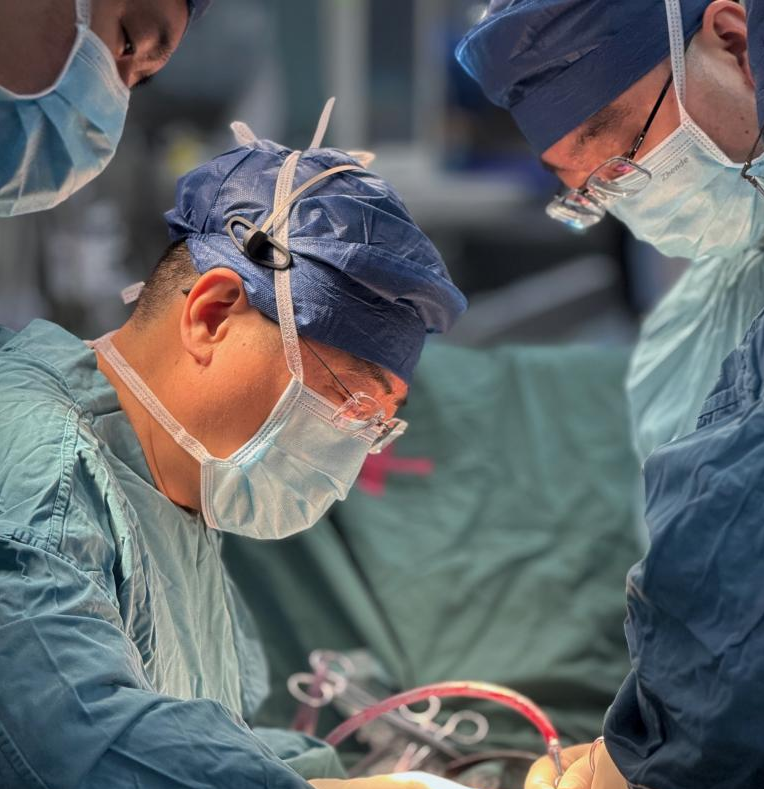
“血红蛋白仅58g/L,不到正常值的一半,意味着身体已陷入严重贫血状态,多脏器衰竭风险极高。”来到西京医院后,急诊科医护团队争分夺秒地展开压迫止血、紧急输血、补液、维持血压等一系列抢救措施,稳住生命体征。然而,这只是漫长征程的第一步,真正的挑战在于如何应对如“失控野兽”般爆发式生长、持续渗血的肿瘤物。
时间回到2022年9月,刘先生背部发现不明肿物,首次活检性切除术后被确诊为一种极其少见的软组织肿瘤——隆突性皮肤纤维肉瘤(DFSP)。瘤体像树根一样深深浸润周围组织,且无法彻底根除病灶,手术切除后极易复发。病理结果提示Ki-67增殖指数极高,意味着肿瘤细胞具有极强“繁殖能力”。虽然首次肿瘤切除后病理结果显示边界良好,切缘四周均无肿瘤存在,但这个“伪装者”在随后的2年内,多次在左腋下、背部反复复发。
刘先生辗转多家医院,前后历经9次手术,但肿瘤总是在切除不久后,又重新生长,在左腋、胸壁、肩背部反复肆虐。2025年,复发的肿瘤再次广泛浸润肩带周围组织,侵犯左侧腋动脉、锁骨下动脉等重要血管。多家医院都给给出了会诊意见:肿瘤范围较大,完全包绕腋周动静脉及上肢主要神经血管,手术已经无法切除,只能考虑内科治疗。
为了控制肿瘤生长,刘先生在治疗期间使用多种靶向药物进行治疗,但收效甚微,肿瘤依旧疯狂生长,从体表的多个小包块逐渐盘踞到整个前胸、后背以及腰部。西京医院急诊入院后的影像学评估显示,肿瘤已完全侵蚀肩带周围所有组织,远端侵入腰部,内侧侵袭半侧胸壁肌肉,左侧肩胛骨与肱骨出现多发骨质破坏。巨大的肿瘤如同一座沉重的大山,完全包绕腋动脉,受压的血管腔管径变得纤细,显影浅淡。更让人揪心的是,肿瘤还在向胸廓出口挺进,包绕了部分锁骨下血管,几近突入胸腔出口,生命危在旦夕。

对症处理后,刘先生生命体征逐渐平稳。然而,还没来得及松口气,瘤体再次出现涌血。经影像学判断为瘤体内血管破裂导致,外在压迫已无法止血,介入科迅速进行紧急血管栓塞,初步控制活动性出血。情况更为糟糕的是,前期破溃伤口分泌物的培养报告显示存在“鲍曼不动杆菌”感染,这是一种极易产生耐药性的顽固细菌,对于处于休克和重症阶段的患者无异于雪上加霜。
休克初步纠正后第三天,介入栓塞止血的左前臂肌力逐渐丧失,意味着肿瘤仍在快速生长,压迫神经导致左手功能丧失殆尽,更为揪心的是,如果肿瘤侵犯的大血管破裂,随着可能危及生命。
转入骨科后,经过多学科会诊讨论,建议选用超四分之一的广泛肩带离断术挽救生命。然而,锁骨下血管在临近胸腔出口,使得术中对出血控制变得异常艰难,手术风险极大。考虑到术前多种靶向药物使用还可能导致术中出血会显著增加,且肿瘤切除后上半身胸壁将完全裸露,巨大创面难以覆盖,还伴有严重感染……
多重不利因素叠加使得整个手术异常凶险。骨科李靖教授反复研判影像资料后,与肿瘤科,放疗科,介入科等多名专家剖析病情,一致认为迅速手术是挽救生命的唯一机会。在与刘先生及家属反复沟通后,决定实施手术。
纠正贫血和低蛋白状况后,手术团队迅速制订精准控制血管主干后剥离瘤体,再将废肢回收利用后精细修复的前期手术方案。
在麻醉科控制性降压的保驾护航下,李靖教授带领手术团队对肿瘤发起总攻。为防止肿瘤切除中大出血,在胸锁关节处切除锁骨,显微镜下小心翼翼分离肿瘤与锁骨下血管,在胸腔出口平面内完整游离锁骨下血管,做好近端主干血管控制。对于即将被截除的左侧前臂,进行精细组织分离,预制以肱动脉和头静脉分别作为供血和回流的巨大前臂肌皮瓣,作为可抗感染的组织用于肿瘤切除后胸壁创面覆盖;间断阻断上肢血流确保远端前臂皮瓣成活前提下,仔细将肿瘤从胸壁肋骨表面细致分离,在完成整个肩带和腰部肿瘤游离后,将肿瘤连同上肢残肢一并完整切除,胸壁巨大创面用预制肌皮瓣一期完全覆盖。8个小时的精心施术,在团队密切配合下,精准切除瘤体。
对于隆突性皮肤纤维肉瘤,尤其是恶性程度更高的纤维肉瘤型,首次手术的彻底性是决定预后的关键。一旦肿瘤复发,单一学科的诊治模式捉襟见肘,唯有依托综合性MDT平台,制定周密详尽的全流程诊疗方案,才能在重重迷雾中拨云见日。肿瘤的成功切除与挽救生命仅是第一步,后续抗癌之路可能依然漫长。
“去瘤重生,拥抱新生。感谢西京医院,感谢医护团队为我做的一切!”出院时,刘先生激动地说到。
编辑:齐少恒
相关热词搜索:







