交大一附院突破生命禁区护航高危产妇安全分娩
近日,西安交大一附院成功为一名患有尿毒症维持性血液透析,并伴有23年系统性红斑狼疮病史的37岁孕妇刘女士,实施全程管理与安全分娩。经精心救治,产妇恢复良好,新生儿于2026年2月28日顺利出院,母婴平安。此案例标志着我院在极端复杂高危孕产妇综合救治能力上达到新高度。
绝境求“生” 高危孕妇的执着与挑战
2025年11月5日,重症肾脏病•血液净化科蒋红利主任接诊了一例女性特殊患者。患者37岁,既往系统性狼疮、狼疮性肾炎23年余,尿毒症,血液透析2年余,且合并高血压病史、高脂血症病史、剖宫产史,此次因停经23周+6,在外院透析体外循环凝血及透析过程低血压来我院就诊。
女性透析患者妊娠曾是医学的绝对禁区。数据显示,其妊娠率不足2%,成功分娩率仅20-30%,母体面临狼疮复发、子痫前期、心衰、重度贫血、营养不良等多重风暴,胎儿则深受生长受限、早产甚至死胎的威胁。为这样一位高龄、多重基础病的孕妇护航至成功分娩,难度堪称“极限挑战”。医生将这巨大风险情况告知患者及家属后,患者夫妇仍旧坚定地选择留下这个孩子。
精密研判 多学科会诊 绘制生命蓝图
经过全面检查,患者面临胎儿生长迟缓、肾性贫血、营养不良、高凝状态、高钾血症、高磷血症、透析低血压、高龄产妇等众多问题。胎儿的生长已滞后近3周,一场与时间的赛跑悄然打响。面对这场“几乎不可能完成”的孕育挑战,一场多学科联合的生命护航活动拉开了序幕。
医院迅速启动高危孕产妇多学科诊疗(MDT)机制,重症肾脏病•血液净化科、风湿免疫科、产科、麻醉手术部、新生儿科、肾内科、临床营养科、药学部等核心科室专家,组建了高效的救治团队。
团队以“患者安全与生命优先”为原则,摒弃单一视角,从整体进行评估:重症肾脏病•血液净化科团队结合孕妇高凝、低血压、毒素严重影响胎儿发孕等状况负责孕妇血液透析方案的制定和各种尿毒症并发症的诊疗;风湿免疫科蒲丹团队严密监控狼疮活动指标,精细调整免疫抑制方案,力求在控制病情与保障胎儿安全间找到最佳平衡点;产科宗璐团队作为妊娠管理的核心,持续进行胎儿宫内监护与生长发育评估,动态研判继续患者妊娠的风险与获益,并负责最终分娩时机与方式的决策;新生儿科宋红霞团队提前介入,为早产新生儿制定详细的救治预案与监护方案,确保出生后救治无缝衔接;临床营养科与药学部则联手为患者定制特殊的营养支持与个体化用药方案,为母胎健康提供基础保障。

攻坚克难 实施精准医疗“组合拳”
在MDT蓝图指引下,重症肾脏病•血液净化科蒋红利主任带领团队展开了攻坚战。面对复杂病情,团队指定经验丰富责任心强的严森辉医生专人负责孕妇的血液透析及并发症治疗,高菊林护士长成立护理专班展开攻坚,分析病情,考虑胎儿生长迟缓,除了遗传背景因素外,透析充分性不足、贫血纠正不理想、干体重评估不准确、营养不良、抗凝剂量不足等都起到至关重要作用。最终,从透析方案、营养支持到穿刺管理,推出七项精准措施:
强化透析:打破每周三次,每次4小时共计12的透析常规,制定每周7次、每次5小时每周共计35小时的个体化血液透析方案,充分清除孕妇体内毒素,将尿毒症毒素对胎儿的影响减至最低。解除了尿毒症患者所有常规饮食限制,再联合营养支持尽力改善患者及胎儿的营养状态。
定制特殊透析液:为防止使用低钾、低镁、不含磷、不含糖的常规透析液每日透析导致内环境紊乱,结合患者血磷一度降低至0.81mmol/l等情况,为该患者引进高钾高钙含糖透析液,并定期监测电解质。采用饮食添加补磷药品,血磷稳定在1.12-1.59mmol/l;各种电解质及微量元素一直处于正常水平。
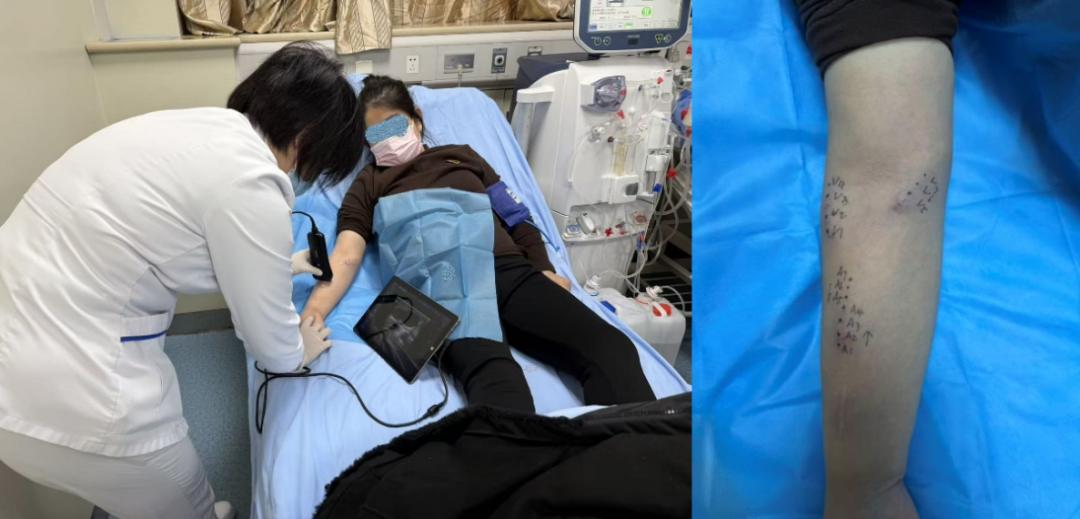
内瘘穿刺精细管理:动静脉内瘘是透析患者的生命线,为了能保证持续2-3月的每日透析顺利进行,内瘘每次穿刺都不能出现并发症。由护士长高菊林带队,成立血管通路护理专班,规划细致的穿刺方案和每日穿刺的部位,每日对血管通路进行评估。最终保障患者在2月透析共120余次穿刺使用内瘘过程中,无穿刺损伤、内瘘血栓形成等并发症发生,为孕妇顺利透析胎儿良好发育奠定了基础,提供了保障。
纠正贫血:患者来医院时为重度贫血,团队结合患者的铁代谢指标及孕妇安全用药选择,将患者促红素剂量增加至常规剂量2倍,并联合铁剂等治疗。患者血红蛋白稳步上升,至生产前血红蛋白已达到透析患者的靶目标水平。贫血完全得到纠正。
动态干体重评估:如何区分透析患者本身因水负荷过重导致的体重增加和和孕妇因胎儿发育的体重增加,是摆在医护人员面前的一道难题,依据妊娠患者常规生理性体重增长曲线,每天给患者量腹围,测体重,结合血压、血容量监测、BCM及BNP检测等众多手段实时调整;解决了患者低血压状态,准确区分了患者液体负荷状态和因妊娠胎儿增长和羊水增加实际的干体重。
抗凝个体化:孕妇大多会存在高凝状态,一些抗凝药物会对胎儿发育造成不良影响,使得孕妇的血液透析抗凝不能够按照常规的抗凝剂量和方式来进行。团队综合考虑各种因素,给患者选择了小分子肝素作为抗凝剂,为了准确把控妊娠不同阶段抗凝剂的使用剂量,我们定期监测抗凝血酶III及抗Xa因子活性,结合依据每日滤器凝血情况,精准调整抗凝药物;整个生产前的60次透析,未发生任何凝血、出血事件。这也开创了透析患者通过监测抗凝血酶III及抗Xa因子活性来调整抗凝剂剂量的先河。
建立“医护患”与“多学科”双微信群,实现全天候无缝沟通与快速响应。期间,患者于孕28周突发严重高脂血症,团队果断实施血脂清除术,化解了急性胰腺炎的危机。

精准决策 与时间赛跑的分娩时机
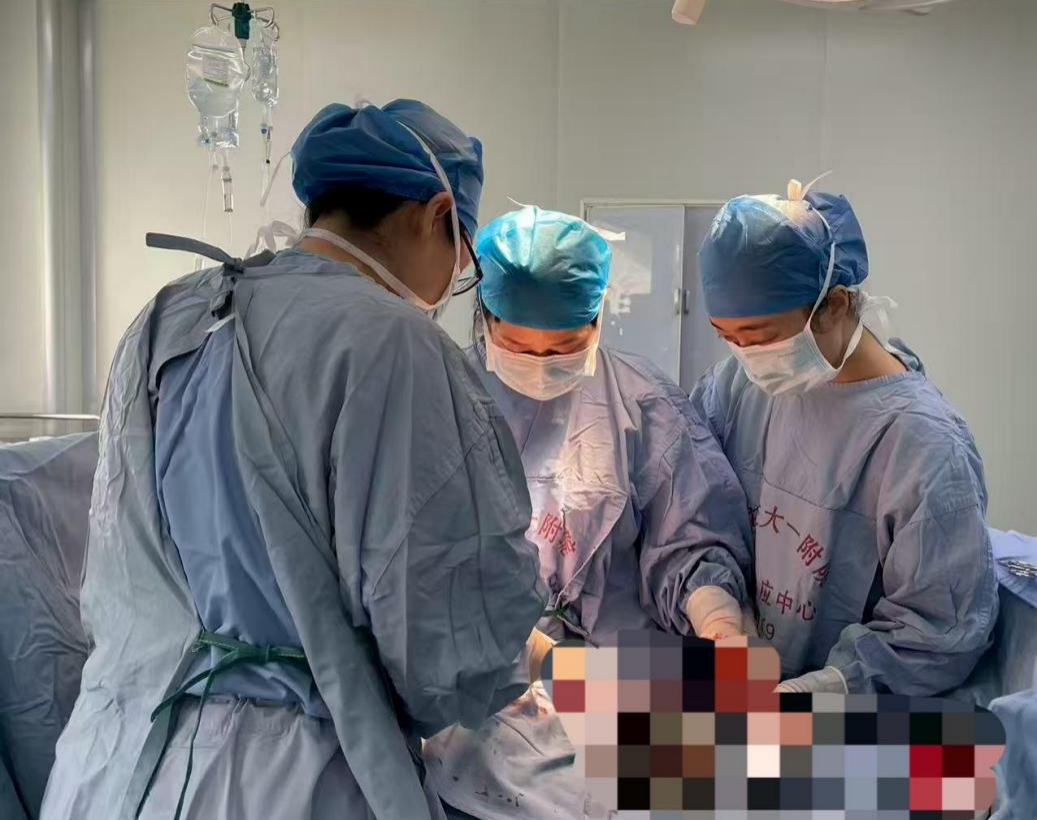
通过近两个月的精心管理,患者各项关键指标显著改善,胎儿生长逐步追赶至接近孕周,母体状况趋于稳定。然而,高危妊娠的变数从未停止。妊娠32周时,监测显示:胎儿持续生长停滞,孕妇出现肝功能损害,脐带血管由双脐动脉变为单脐动脉——这是母胎双双发出危险信号的危急时刻。MDT团队紧急会诊,围绕剖宫产时机、手术方式、新生儿救治要点、原发疾病围术期方案调整、用药科学有效性等议题展开深入研判。会诊结论清晰而坚定:继续妊娠将面临母体脏器功能进一步损害甚至危及生命、胎儿随时可能胎死宫内的双重风险。MDT团队果断决策:于2026年1月8日(孕32+2周)实施剖宫产。
决战时刻:术中发现的隐形危机
2026年1月8日15时02分,剖宫产手术顺利进行,一名女婴平安娩出。然而,术中探查所见让在场所有人为之动容,也更坚定了决策的正确性——脐带扭转数十圈,局部组织已呈现缺血梗死样改变,术后病理检查进一步证实:脐带血栓形成。
脐带是胎儿唯一的生命通道,血栓一旦完全阻断血流,胎死宫内将在瞬息之间发生。那一刻,所有人都清晰意识到:如果分娩决定再晚数日,甚至再晚一天,前期两个多月、数十个科室、上百名医护人员的共同努力,都将化为镜花水月。
正是MDT团队对母胎状态的精准研判、对分娩时机的果断把握,将这名小生命从不可逆转的宫内险境中抢了回来。
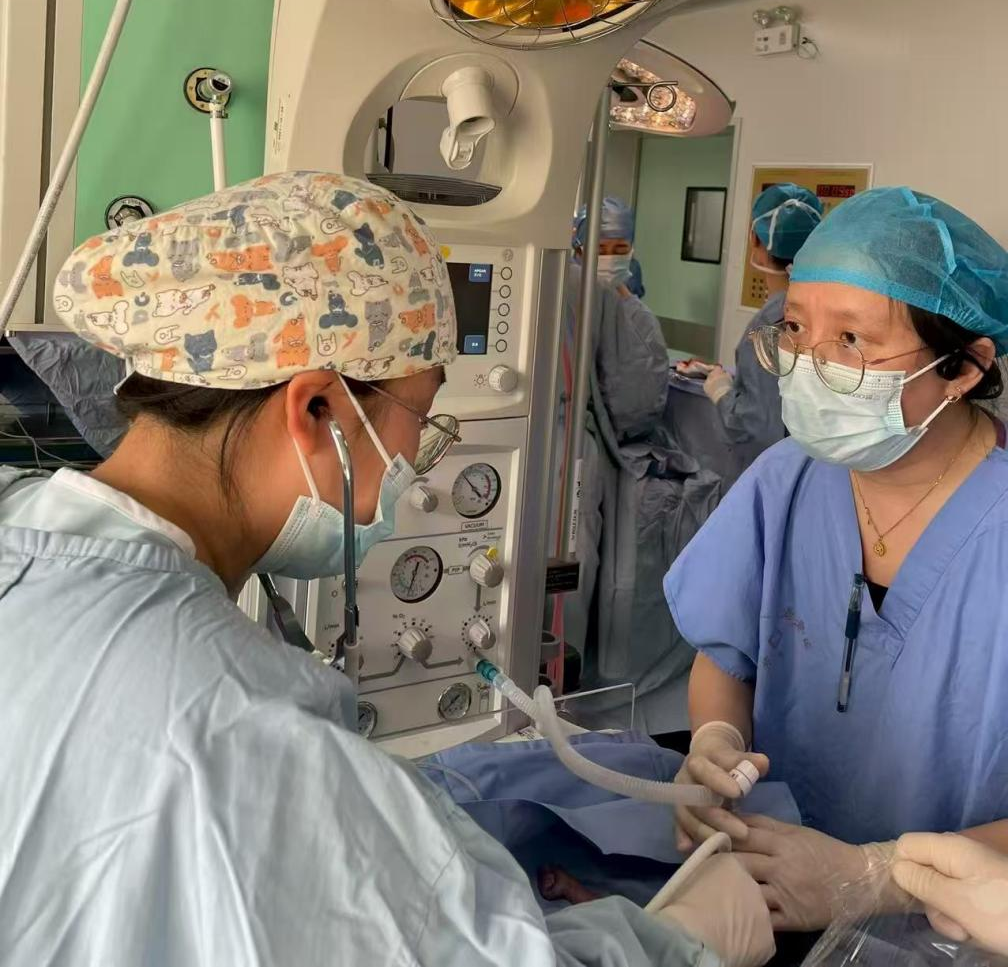
无缝衔接 NICU的生命闯关
胎儿娩出后,等候在侧的新生儿科团队立即接过“生命接力棒”,对早产儿进行全面的评估与监护。面对体重仅1240克、呼吸微弱、皮肤青紫的脆弱生命,新生儿科与产科组成的复苏团队早已准备就绪。在团队的默契配合下,新生儿迅速获得稳定的呼吸支持,生命体征渐趋平稳,随后在转运暖箱及呼吸机支持下安全转入新生儿重症监护室(NICU)。
早产儿的救治之路同样充满挑战。由于肺泡发育不成熟,新生儿科团队在生后早期及时补充肺表面活性物质,使患儿在24小时内成功拔除气管插管,改为无创通气支持。在营养支持方面,从微量喂养开始,医护人员每日细致观察患儿的腹部体征及消化耐受情况,循序渐进增加奶量,最终在生后第19天实现了全肠内营养。针对早产儿免疫力低下及潜在感染风险,团队严密监测临床表现及检验指标,精准调整抗感染方案,在出生后一周顺利停用抗生素。
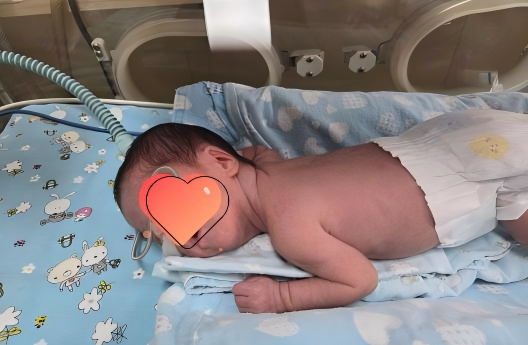
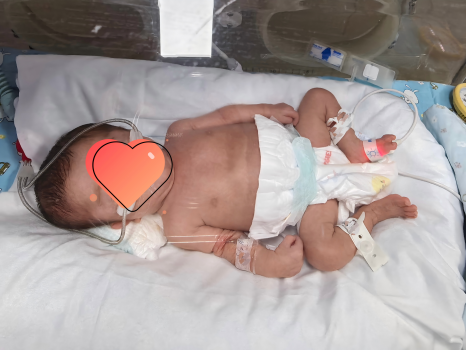
在医护人员的精心守护与家人的坚定支持下,这名小生命展现了顽强的生命力,如今间断氧帐吸氧,每3小时经口吃奶45-50ml,体重已达2.5kg,目前宝宝正朝着健康成长的方向稳步前行。2026年2月28日,这名经历磨难的早产儿各项指标达到出院标准,在父母的怀抱中平安回家。


本例的成功绝非侥幸,更非对“医学禁忌”的简单挑战。交大一附院坚持以患者为中心,充分发挥多学科协作(MDT)优势,从孕期的精细调控、危机的化险为夷,到分娩时的精准配合、产后的周全照护,每一个环节都凝聚着多学科团队的智慧与担当。在整个救治过程中,医护人员以顶尖的医疗技术、精诚的团队合作和深厚的医者情怀,共同闯过重重险关,最终守护了母婴平安。
编辑:齐少恒
相关热词搜索:







